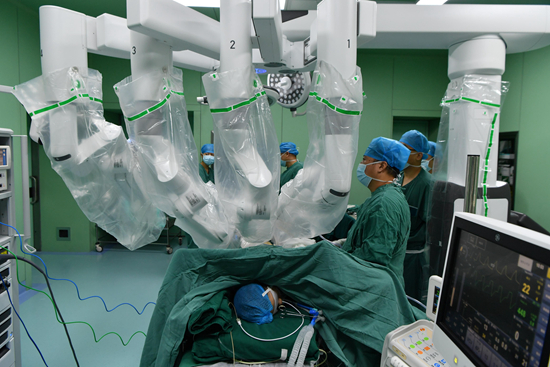
����2020��6��16�գ�ʯ���f���ںӱ�ʡ�ؿ��t(y��)Ժ���g(sh��)�҃�(n��i)���t(y��)������ʹ��һ�_(t��i)“���^�ı�”�ĵ��Ĵ��_(d��)�������g(sh��)�C(j��)���ˌ�(du��)���ߌ�(sh��)ʩ�ί���ҕ�X�Ї�(gu��)���D���Y����D��

�������\������ӑ��(hu��)�����ѽ�(j��ng)�k��60�ã������˱��������t(y��)Ժ�ļ��\���t(y��)�������߀�Ќ����t(y��)�����c�����L�߹��D

�������R���`�\�`�Ρ��s־�����L�߹��D

����2019��2��12�գ����ݴ�W(xu��)��һ�����t(y��)Ժ�T�\��ǃ�(n��i)��ɽ�˺���ҕ�X�Ї�(gu��)���D���Y����D��

����2018��4��2�գ��V�|ʡ�ڶ������t(y��)Ժ�T�\��d������ͨ�^�C(j��)���˲�ԃ���P(gu��n)���t(y��)��Ϣ��ҕ�X�Ї�(gu��)���D���Y����D��
�������ڃ�(ch��)�����ӵ��Ƕ�“�U��”��ꐕԼt�̈�(zh��)����r�κ����ӵ���
��������һ�B���M“��”�ֵı���ÿһ�P��ʾһ��(g��)��ȥ��������
����1985��,�ڰ������(gu��)�H��ƽ�t(y��)Ժ�t(y��)��(w��)��������ꐕԼt���ѽ�(j��ng)�ֵ�������(b��o)��Σ���“��”��Ӌ(j��)��(sh��)�����£���?ji��n)��ѷ��S��������Ĕ�(sh��)��(j��)�����Ӌ(j��)��C(j��)�71�q��ꐕԼt��Ҳ���î�“��”��Ӌ(j��)��(sh��)��ֻҪ��Ӌ(j��)��C(j��)��“��һ��”���`�\���v�Ĕ�(sh��)��(j��)��(hu��)������Ļ��
����������(j��ng)���^���ٷ��`�\�IJ��v��(b��o)�棿��ӛ������w�Ĕ�(sh��)���ˣ�“��s30�f(w��n)�ݰɡ�”��Ҋ�C�^÷���������o(j��)70�����ʧ���־��������`�\����ߕr(sh��)�_(d��)��60%����������t(y��)�����J(r��n)�R(sh��)�������O���`�\���ڡ��R���`�\�`�Ρ��s־��(d��ng)�����r(sh��)�����Ѯ�(d��ng)�r(sh��)������֪��θʳ�ܷ�������C�����ȶ�N�������Ƶ�������ǰ��
�����@��һ�l�������ߵ�·�������ʵ�һ���t(y��)�W(xu��)��ɽ����֧����Č����Ǐ�����ʰ��(j��)���ϣ����о��`�\�t�Ǐı��淭Խ��ͬ��Ҫ��(j��ng)�^���º��ͱڡ�������ݶ����ꐕԼt߀�������������ѽ�(j��ng)�ɞ��Ї�(gu��)�о��`�\������֮һ��
ÿ��(g��)�t(y��)�����ﶼ��ƬĹ��
�����S���p�۾����P(gu��n)ע���`�\�о���������r(sh��)���r(sh��)ԃ��ꐕԼt���о��M(j��n)�ȣ�ϣ�����M(f��i)����������TҲ�����о������뾎���Z(y��)�ԣ��p�����e���ҵ��`�\����֮�g�����P(gu��n)�ԣ��Ƽ���˾�����T�������ꐕԼt��������������30������`�\���v���������R���\�ࡣ
�����������o(j��)90���������(d��ng)����ͬ�錑�õ�һ�桶�`�\�W(xu��)���r(sh��)���s�����СС�ij�����ܽ^��“�t(y��)����Ҫ����(j��ng)�(y��n)�����@�����Ƿ���”�����Λr���ā�]��һ���t(y��)�W(xu��)�������`�\�����}��������������棬�������⣬���L��(d��ng)�r(sh��)���t(y��)�W(xu��)“��”��Ո(q��ng)������æ����
�������Aƽ�������_���T���@��(g��)�Ї�(gu��)����������(q��)�ߡ���ԺԺʿ���ܶ������t(y��)�����z������������Ҋ�����̹݅�������^���e(cu��)�`���������hһ��(g��)����ǰ�������߇Lԇ��ˮ��ԡ���]��ò��˷���������Ч����������ԡ�ķ�ʽ�����˻ش�“������ϴϴƨ�Ɇ”
�����f���@����غ͵ą��Aƽ��վ���������������“�@���ǹ��҆ᣬ�]���f�����”
����“���ѽ�(j��ng)�x�_�R�����꣬��ʲô��(du��)�@ЩС��ӛ����˜�(zh��n)�_�أ�”ꐕԼt�̲�ס����
����“�@�ɲ���С�¡�”�˺��Aƽ����(hu��)����ÿ��(g��)��(x��)��(ji��)��ϣ����Ҫ���`���˵��ί�����ʲô�ӵ�ˮ�衢�Ӷ�������ˮ�����Ӳ����ˮ����ʲô������ԡ���ϴԡ����……
������һ߅�ؑ���һ߅�����ⲽ�������ѳ��F(xi��n)�`�\������?ji��n)����ϣ?ldquo;�@��(g��)؟(z��)�β������꣬؟(z��)�����҂���ͬ־���]�а������Ľ�(j��ng)�(y��n)���r(sh��)���o���ꡣ”
��������֧��ꐕԼt��������(g��)֪ͨ��(d��ng)�r(sh��)�ڱ������ҵ����t(y��)�W(xu��)��Ժʿ���������������ӑ��(hu��)��“�@Ҳ�������������飬���ゃ���ˣ��Һܼ���(d��ng)��”
�������u(y��)��“�Ї�(gu��)���֮��”���÷���ӵ�����ӑ��(hu��)����Ո(q��ng)�������ţ�“��(du��)δ��(y��ng)������(hu��)��ʾǸ��”�������������sҊꐕԼt���o����⣬��(qi��ng)�{(di��o)�`�\��Ҏ(gu��)��ֵ��̽ӑ����(gu��)�������о�����W(xu��)�����ǽ��˷���Ǟ��˱��ⷸ�ͬ�ӣ��о��`�\���ǽ����`�\������Ҫ�p�١������`�\��
�����DZ������Y(ji��)���`�\Ҏ(gu��)�ɣ������Ӌ(j��)��C(j��)���؏�(f��)�����µ����(y��n)�C�����¡�ֻ���^��ԭ���˹�Ӌ(j��)���5000���`�\���v�����U(ku��)�䵽30���f(w��n)�ݡ����`�\�W(xu��)���������I�棬���g�ɷ��w�֣������ڸ��_(t��i)����������Ҫ�S��(qu��n)��ꐕԼt��ͬ��——���������˿����@���������¿����DZI�����
����1995�꣬ꐕԼtȥ���R���`�\�`�Ρ��s־��(d��ng)���������Ǖr(sh��)���t(y��)���m���_ʼ���࣬���S���t(y��)���p�ý��^���~�����J(r��n)�`�\���o(w��)���������韩����һ����Ժʿ�����t(y��)����Ը���fһЩ�̶���Ԓ���ѷ�P֮���������@���s־�ϡ�
���������o(j��)70���������130���f(w��n)�֡�������ƌW(xu��)����Ӱ푮�(d��ng)�r(sh��)��(sh��)�f(w��n)������t(y��)�����X�Y�����������R�P�����������s־�ϵ��`�\����������(d��ng)����ƪ��˼�`�\�`�ε����£�ϣ����“���͎�”�����������t(y��)��Ѹ�ٳ��L(zh��ng)��
�����Ї�(gu��)�F(xi��n)�������ʺ��Ƅ�(chu��ng)ʼ��֮һ�����L(zh��ng)���ڏ��t(y��)�ĵ�55�꣬�ؑ��������^�ɰ���ǧ����Ӳ���Y���g(sh��)������ӛ��Ψһʧ����һ����1970�����ң����g(sh��)�����Y(ji��)���r(sh��)�������^��ͻȻ�Ƅ�(d��ng)����������ӵ��֛]���ü����_����һ�K�M�����M(j��n)ǰͥ������ ��Ҋ�ˡ�
������߀������1949���ǂ�(g��)�����^�����M�]�w�S����16�q�к����@�ǂ�(g��)�A(y��)�ڕ�(hu��)�M(j��n)չ��������g(sh��)——�����L(zh��ng)����Կ�ݜ�(zh��n)�_�����g(sh��)�ܵ�ͬ�еĿ�ٝ�����ǂ�(g��)�к���K��ͻ�l(f��)���Ѫ�������g(sh��)�_(t��i)�ϣ����g(sh��)ǰ�]�М�(zh��n)��������ݔѪѪҺ���º��к��ĸ��H����(d��ng)��ο�����L(zh��ng)��“��Ժ�L(zh��ng)����ʧ���ˣ��DŽe������ʧ�����ǿ����֪�ˡ�”
����“�@�Ȯ�(d��ng)���R�Ҹ��̼��ҡ�”�����������������L(zh��ng)����(hu��)�����ǂ�(g��)�к��ɚ�ɐ۵�ģ�ӡ��������g(sh��)ʧ���w���ڮ�(d��ng)�r(sh��)���p�ԝM����w��
���������L(zh��ng)�ڻؑ�������̻¶�����ɂ�(g��)�t(y��)��ʧ�`���@ЩѪ���ܵĽ�Ӗ(x��n)���Ƅ�(d��ng)���P(gu��n)ע��֧���`�\�о���
����һ�������(gu��)�t(y��)�����ĕ������t(y��)���ľ���ᵽ��ÿ��(g��)�t(y��)�����ﶼ��ƬĹ�ء�ÿ��(d��ng)�������g(sh��)ʧ�`�������Ļ��ߣ��@ƬĹ�ؕ�(hu��)����һ�K�µ�Ĺ�����t(y��)��Ҳ����ͨ�ˣ���Ҫ����ʧ�`���L(zh��ng)���S����(j��ng)�(y��n)��
������Щ�o�s־Ͷ�^�壬Ը���Խ҂��̵���Ժʿ��������x�_������ꐕԼt�Ї@���@Щ���Ї�(gu��)�F(xi��n)���t(y��)�W(xu��)ʷ�����º��E��“���”���ڻ������t(y��)���ĕr(sh��)���O���ἰ�ɾͣ������v���^���e(cu��)�`��
Մ?w��)`�\����Ҫ��Q���}�����������솖�}
�������Ӌ(j��)��C(j��)����ꐕԼt�ҳ����S���`�\Ҏ(gu��)�ɡ�
��������(j��)�t(y��)Ժ���t(y��)���������`�\�����p�t(y��)���`�\�������?y��n)�?j��ng)�(y��n)���㣬�벻������һ�N�������t(y��)���`�\�����?y��n)�?j��ng)�(y��n)̫�S�����뮔(d��ng)Ȼ���`�\����A�����`�\��B��������A�����Ա��`�\���S�ಡ�����S�ಡ���Ա��`�\��A������ͬ����֮�g�P���e(cu��)��(ji��)���ཻ�������ƵİY�����ͨ���S�༲������Ҋ�����R�����F(xi��n)Խ��Խ�[�ء���(g��)�w����
�������韩���ǣ��ڽ��죬���o�t(y��)�������\��ĕr(sh��)�g׃���ˡ��S�����L�����t(y��)�����s��ͬ���ᵽ�@һ�c(di��n)���͵����\�IJ��ˣ��Еr(sh��)߀�]���ü����\�࣬���ѽ�(j��ng)���⡣�t(y��)����횠�(zh��ng)�֊Z����c������(j��ng)��(zh��ng)���W(xu��)��(hu��)����ؽo���\�࣬�ұ���\�����_����t�����Ё���˾��
����һ��(g��)60���q�����Ʋ��ˣ�����a(b��)������Ȼ���ۣ����һ�M�ģ���Ҫ�t(y��)���щ������ˡ��t(y��)���ڰ���ǰ�o��������늈D���Y(ji��)���l(f��)�F(xi��n)���������۲��P(gu��n)�������£�����f���ļ�������
����ꐕԼt�l(f��)�F(xi��n)�������ļ������IJ����R�����F(xi��n)�����Ƕ����ۡ����ۡ����ۡ����۵ȡ�2000�꣬�����`�\�`����ӑ��(hu��)�Ϻ�������(d��ng)�t(y��)���l(f��)�F(xi��n)�������@Щ�Y��r(sh��)�����Խo��������(g��)��늈D��“���߰ˉK�X����늈D���ܱ���һ���`�\��”
�������M(j��n)�`�\����30���꣬ꐕԼt�Q��Ҫ��һ��(g��)�o�R���t(y��)�����ѵ��ˣ�“��Ҫ�\���ߏ�·”��
�����Еr(sh��)����Ϣ�Ⱥ���Ϣ�����d�^��2008�꣬�� �f���Ĵ��l(f��)��17�����˷�˨���������l(f��)���t(y��)���m����Ҫͨ�^ʬ�w�����J(r��n)��؟(z��)�Κw�١����R�����������ȥ��(d��ng)?sh��)غˌ?sh��)��Ϣ���M��l(f��)�壬“�҇�(gu��)ʬ�z��̫���ˣ�ÿһ��ʬ�z�������e���F��”
�����µļ������F(xi��n)�ˣ�����ͬ���o�����ᡣ2015�꣬�����f(xi��)���t(y��)Ժ���t(y��)���l(f��)�����£��y(t��ng)Ӌ(j��)��2011����2014���\�ε�30����NMDA���w�X�ף���Ժ���\�`�\�ʸ��_(d��)100%���@�ǂ�(g��)�������˽���¼�����ȫ���緶��������(b��o)���@��(g��)��������2007�ꡣ
�����@ƪ����Ѹ������������ҕ——����R�Ͽ��ǣ����������t(y��)����ҕ�������أ������t(y��)Ժ����_�������P(gu��n)���\����(j��ng)�(y��n)���`�\�������t(y��)���͙z���R(sh��)׃��(qi��ng)������2021�꣬���ݴ�W(xu��)��һ�����t(y��)Ժ������121λ�_�\��NMDA���w�X�Ļ��ߣ�ֻ��43�������`�\��
��������Щ�꣬�����Ժʿ�о�θʳ�ܷ����C�������l(f��)�F(xi��n)�@��(g��)���L(zh��ng)�ڱ��`�\����ɢ�ں����ơ���Ѫ�ܿơ����Ǻ��ơ����Ƶȡ��@��(g��)�l(f��)�F(xi��n)�����������ھW(w��ng)վ���_��“�P(gu��n)עθʳ�ܷ�����”�Č��}������Ժʿ���о�“��”��ȥ��
�����ھ�����ÿÿ���������£�������(hu��)����������cͬ�·��������ϵ^(q��)ij���t(y��)Ժ�����õIJ��ˣ����˸��Cһ�ҿh�t(y��)Ժ��R�ϴ_�\��ڟᲡ�����Ǯ�(d��ng)?sh��)صĵط��Լ�����ijЩ�����t(y��)Ժ�\�������Գ�Ѫ�ᣬ�`�\�ʸ���һ��(j��)�t(y��)Ժ����?y��n)�һ�?j��)�t(y��)Ժ���t(y��)���������|������ҧ���r(n��ng)��
����ÿ��(g��)�ط��Լ�����ֵ����ҕ�����꣬�����O���յ������½���Ͷ�塣ꐕԼt������ݚ�D(zhu��n)(li��n)ϵһ��(g��)�½��t(y��)������Ո(q��ng)�t(y��)��Ͷ�塣�����أ������½��ĸ��׃�ࡣ
��������ȫ��(gu��)���ص�Ͷ���ˣ��^�����(sh��)���R��һ���t(y��)����ꐕԼt��������Ȼ��A(ch��)�о�������R���t(y��)���������|�`�\������һ�����Ǹ������(du��)�t(y��)�����Q�u(p��ng)���Ў�����Ҳ���t(y��)����Ͷ��r(sh��)�f�����Ҍ���Ľ��h������������̵��J(r��n)�R(sh��)�����e(cu��)�`�������ٷ���
����������߸��ˮƽ�������o(j��)90������ڣ�ꐕԼt�Ѱ������(gu��)�H��ƽ�t(y��)Ժ����(g��)�������Y����������Σ�Ƹ����������ͬ�u(p��ng)����ȫ��(gu��)���ؼā���Ͷ�塣
������Щ���R���ϸ��˴��݅�ӵ������Σ���(du��)�@��(g��)���΄�(w��)�d�²��������˳���һ߅�x��һ߅��죬“�����R���r(sh��)Ҋ�^�@��(g��)����”�����˿���Ͷ�匑�Áy���̲�ס��������ģ�߀�����x���x������������“�@��(ji��n)ֱ�Dz���������”
�����Еr(sh��)�����B����Ҳ�]Ҋ�^�İ�������������(hu��)һ���ӑՓ���������Ҵ𰸡������Ďׂ�(g��)����ܣ��ܿ����M�����µ��t(y��)�W(xu��)����
�����S���t(y��)���f���`�\���Ƅ�(d��ng)���t(y��)�����M(j��n)һ���J(r��n)�R(sh��)������w���䌍(sh��)�����R���`�\�`�Ρ��Ą�(chu��ng)�����T�BԪ�����Ҳ�Ǟ��˼�ȡͬ�е��`�\��(j��ng)�(y��n)���ń�(chu��ng)�k���s־����(d��ng)�r(sh��)���Ї�(gu��)�������W(xu��)����ˏ�Т�q֧���������뷨����Ҳ�����(d��n)�ģ�“�@��(g��)���֕�(hu��)����(hu��)���£�”
����˼ǰ����T�BԪ�����Q�k���������[ȥ���ߡ��t(y��)�������֣����m��(d��ng)��һЩ�o(w��)�P(gu��n)�oҪ�ļ�(x��)��(ji��)�����Ⱪ¶���ߵĂ�(g��)����Ϣ��“�k�@��(g��)�s־����Ҫ��Q���}�����������솖�}��”
�����`�\��ϵ�y(t��ng)���y�}
����30�����^ȥ�ˣ��F(xi��n)���t(y��)�W(xu��)�ھ��M(j��n)���C(j��)����ȡ�����ˣ���CTӰ��3D��ӡ�ܴ�ӡ�����w�M�����������֙C(j��)Ӱ����K�������������F(xi��n)�ڃ���ֱ�����B���֙C(j��)ۙ�������K����……���`�\��Ȼÿ�����R���ϰl(f��)����
����������W(xu��)�����t(y��)Ժ�������t(y��)���Ι�(qu��n)��J(r��n)�飬Ҫ��Q�`�\����ϵ�y(t��ng)�Թ��̡�һ���棬��������յ��t(y��)�W(xu��)֪�R(sh��)Խ��Խ�࣬Խ��Խ��t(y��)�W(xu��)Ժ�ČW(xu��)�Ə�5����׃?y��u)?���ƣ������ӵ�8���ƣ����t(y��)�W(xu��)�������R������Ȼ���X֪�R(sh��)�����á��t(y��)�W(xu��)����Խ��Խ��(x��)���S���t(y��)��ֻ��ע�о�һ��(g��)���Ƶ�����һ�N������(d��ng)�����ж�N������������©�\��
����“�������@��Խ�@Խ������Ҋ����߅�ĵط���”�Ι�(qu��n)孱�����
�������о�˯�ߺ�����ͣ20���꣬�l(f��)�F(xi��n)�@��(g��)�������ܕ�(hu��)���l(f��)���IJ�����Ѫ���������������������\�r(sh��)����ϲ�g�o���ˮ��D���ڼ����������N�������ٸ����؆����ٌ���ÿ��(g��)����֮�g���P(gu��n)(li��n)�����в��˲�Ը�ش��^����ᆖ��“���@��(g��)����@ô���ˣ��o���_ˎ�������ˡ�”
�����t(y��)��������Σ��nj�(d��o)���`�\��ԭ��֮һ���е�δ��Ů�Զ����ۣ��������t(y��)���[�m�˂�(g��)����ʷ����(d��o)���t(y��)�����e(cu��)�����]�뵽�njm���С��Еr(sh��)�����`�ί��ĺ�������S�@ЩŮ��һ��——�е�һ��ݔ�ѹܣ��ஔ(d��ng)�ڽ���һ�����ЙC(j��)��(hu��)��
������������ĸ���(g��);���@ȡ�t(y��)�W(xu��)֪�R(sh��)�����Ι�(qu��n)��J(r��n)�飬�������l(w��i)��֪�R(sh��)ˮƽ��Ȼ������Ҫ���ǣ����߲����^ȥ�ǰ��܉���ݡ����S�t(y��)���`�\���@Ҳ���ʬ�z�ʜp�٣���(d��ng)�Ҍ�ͨ�^ʬ�z��(b��o)��l(f��)�F(xi��n)�`�\��������(hu��)���t(y��)Ժ���˾��
����ǰ���꣬���R���`�\�`�Ρ�����ÿ�궼��(hu��)ӭ��ד܃�����֮��——��������һ�B���v��ϣ��������æ�u(p��ng)�u(p��ng)����“�ゃ�Д�һ�£��҂��@�Dz����`�\�ˣ�”
����ꐕԼt���Y(ji��)���@�N�B(t��i)��Դ��֪�R(sh��)����(du��)�ȡ���(d��ng)�������ڴ��Ͻ��ܙz��r(sh��)��������ҕ�t(y��)��������(d��ng)�t(y��)��Ҳ�п������������²����Д�ĕr(sh��)����Ҳ����ҕ���؏�(f��)�s���t(y��)�W(xu��)���档
�����`�\�о����t(y��)�W(xu��)�l(f��)չ��ͬ���ߡ��z�鼼�g(sh��)�İl(f��)չһ�Ȏ����t(y��)���Д����_����ꐕԼt�l(f��)�F(xi��n)���^����ه�z��C(j��)�����������d���`�\ԭ��
����30������`�\�ĸ�����u׃��(du��)�t(y��)����Ҫ�����(y��n)���ˡ��^ȥ���t(y��)���\���e(cu��)�˼��������`�\�����ʹ�\�����_�������ί���ˎ��ǡ��(d��ng)�����dz��\�Д��e(cu��)�`��Ҳ���`�\��
���������l(w��i)���M�����������R���t(y��)�W(xu��)��ƽ���`�\�ʞ�30%������80%�t(y��)��ʧ�`������˼�S���J(r��n)�R(sh��)�e(cu��)�`��(d��o)�µġ�����(j��)ꐕԼt�Ѽ����`�\�īI(xi��n)����30�꣬�īI(xi��n)�`�\�ʾS����30%���ң��]�����@�½������īI(xi��n)�`�\�ʲ������挍(sh��)�`�\�ʡ�
����“���y�y(t��ng)Ӌ(j��)��(zh��n)�_���R���`�\�ʡ�”�Ι�(qu��n)孽�ጣ��҇�(gu��)�R������ʬ�z�ʵͣ���ʬ�z����á����(zh��n)�_�l(f��)�F(xi��n)�`�\�ķ�ʽ�����Λr�����]�нy(t��ng)һ��Ӌ(j��)���`�\�ʵĘ�(bi��o)��(zh��n)��
�����ǂ�(g��)����Ϣ�]���r(sh��)�������˫@ȡ��(j��ng)�(y��n)���k�����T�BԪ������ѽ�(j��ng)���R�������˽�40�꣬�����˽�(j��ng)�(y��n)�������l(f��)�F(xi��n)����ʹ���˽�(j��ng)�(y��n)��Ҳ��(hu��)�`�\��
������(du��)�ڳ�Ҋ�ļ������t(y��)����Ҫ����(j��)��(du��)��(y��ng)���\��ָ����ˎ���ί�����ָ����Ę�(bi��o)��(zh��n)����������ȫƥ����ÿ��(g��)���ˡ����磬��ָ��Ҏ(gu��)����ú���ж�����ҪݔҺ200���˟��ᣬ���T�BԪ��Ҋ�^��������Ľ�(j��ng)�(y��n)����2000���ˣ���ָ�ϵ�10���ğ��ᣬ�žȻز��ˡ�
����߀�Ђ�(g��)�Ϻ��IJ��ˣ��^��һ��(g��)�£�ϣ����Ѫ���������ĸ߉�115���͉�75��������������������t(y��)Ժ�ܽ^�����_����ˎ���T�BԪԃ���l(f��)�F(xi��n)���@��(g��)���˵�Ѫ���������ͨ�˵�����Ѫ���ͣ�����ͻ��ָ�ϣ��_�˽���ˎ�������^�۵İY�����������ˡ�
������Խָ����ˎ���O�俼�(y��n)�t(y��)�����⡣����˱����^���t(y��)����ϵ�y(t��ng)���Ԅ�(d��ng)�R(sh��)�e�t(y��)������ˎ����һ���l(f��)�F(xi��n)����ָ�ϵ�Ҏ(gu��)������(hu��)��(du��)�t(y��)���P����ң�һ���l(f��)���t(y��)���m����������(j��)ָ���J(r��n)��؟(z��)�Κw�٣��t(y��)����횽���������ʲô����ָ�ϵ�Ҫ���_ˎ��
�����T�BԪ���Y(ji��)���ƶ�ָ���Ǵ��M(j��n)�����oȫ��(gu��)�t(y��)��Ҏ(gu��)���˘�(bi��o)��(zh��n)����ÿ��(g��)�˺��m����ˎ���Dz�ͬ�ģ�Ҫ���₀(g��)�w���
����“�����100��(g��)�ݽzᔰ��b�M(j��n)�ݿ��ijЩ�ݽz�͵É|���������ܾ���(zh��n)���b��”���f��
�������ǣ����ݶ�����T�BԪ߀���о��`�\�������Ô�(sh��)�W(xu��)ģ�ͣ����a(b��)������(zh��n)�Ć��}���ҵ��|�ݽz���Ǐ�����
�t(y��)������������һ�����Ҽm�e(cu��)
��������Щ�꣬�ϑc�x��(hu��)�������t(y��)�������ݣ����F(xi��n)��301�t(y��)Ժ���v�_(t��i)�ϣ��_�v��һ�n��
�������ڵ��µ��Ǐ�ȫ��(gu��)�������M(j��n)���t(y��)���������ڮ�(d��ng)?sh��)��t(y��)Ժ“�傀(g��)�_�ض�Ҫ������”�ļ��g(sh��)���֡�
�������ĵ�һ�n�����v�`�\������Մ��Щ�ߴ��ϵ����y�����͏��ճ��R����������Щ“��ƫ��”�Ĺ����v��
����һ��(g��)����������˯�X���˺�����(y��ng)�Ʋ��ѣ��Bҹ�́����\���t(y��)���Д࣬̎�ڻ��Ԡ�B(t��i)һ�����ز��������_�˸��(xi��ng)�z�飬߀�o���Ё���ֻ�ڰ����ϰ�ĺ˴Ź���z����t(y��)�����s�Ҳ�������ֱ������6�c(di��n)������ͻȻ�с��������挦(du��)���t(y��)��һĘԌ����“����ô���@�”ԭ������ֻ�dz��˃�Ƭ����ˎ��
������߀�e�������и߰l(f��)�ڵİl(f��)�Ỽ�ߣ����ױ��`�\�����С��䌍(sh��)�����˿����������������������Ⱦ���XĤ�ס��Ƃ��L(f��ng)�l(f��)���ȡ�
������߀ӛ�ã�1994�꣬����ʿ���I(y��)���M(j��n)���\�ƹ��������\�Ɓ���һλ���Ե����p�ˡ��t(y��)������4��(g��)��С�r(sh��)���˸��(xi��ng)�z�飬��Ȼ�Ҳ�������ԭ�������ԺՈ(q��ng)��һλ�߉����ƵČ��ң���֪��������һ����̼�ж���������һ��Ӣ�ĕ����x����“������Ի��Ե����p���ߣ����ȿ��]�ж���”�@Щ��(j��ng)�(y��n)�ں���Ĺ����нK�ڰl(f��)�]�����á�
����“�t(y��)��Ҫ�r(sh��)�̱��־��X��B(t��i)������o�Լ��ᆖ�}����ʲô���@�N���F(xi��n)����(hu��)����(hu��)�`�\��”�����ݣ��t(y��)���Ĺ�����B(t��i)�����ı�������횏�(qi��ng)���Լ�ͻ���R��˼�S���J(r��n)֪���@�T�n�̺�����������n��
��������(j��ng)�� �����˱�Թ��“�@��(g��)���ڿh�t(y��)Ժ�]�\��������������@��֪���Ǟ�ʲô��”�ϑc�x��ͬ�н�ጣ�“�h�t(y��)Ժ���t(y��)��Ҳ����ˮƽ���ļ��������ڛ]�б���”���������_���\������ǰ���e(cu��)�`�Ļ��A(ch��)�ϣ������H��ǰ�˵��\�ࡣ
�����t(y��)�W(xu��)�I(l��ng)�������S���i�}���ȴ����_���ϑc�x�����о����y������������һЩ“������߅”�IJ����Ȳ�����еļ�����Ҳ������ij��(g��)���ƣ����]��ӛ��������κ��t(y��)�W(xu��)������S���r(sh��)���c�@�����(du��)����Ҫ��(j��ng)�^һϵ��ʧ���ćLԇ�������ԇ�A��
�����ڱ�����W(xu��)�����t(y��)Ժ��ÿ?j��)ɂ�(g��)�£����@��һ�M�t(y��)������һ�𣬷����R����������“�i�}”�������t(y��)Ժ���t(y��)��݆�����_(t��i)���挍(sh��)���v��������(j��ng)�v�^�����y����������������(j��ng)�(y��n)�r(sh��)��Ҳ�܉����ͬ�еČ�ҕ����(du��)�����y��������γ�z���O�ҵ����Ĵ𰸡��@�^����Ҳ�����еİ������\����©�\�����ߴ���ֻҊ��ľ��Ҋɭ�ֵĬF(xi��n)���S�����߲����M(j��n)չ����u���������ߵ���Ҫ������ͬ�r(sh��)���ڵļ�����
�������t(y��)�ƴ�W(xu��)���ٱ�����ؑ�t(y��)Ժ���\Σ�ذY������������t���@��(g��)��ӑ��(hu��)�ij��͡������Еr(sh��)Ҳ��(hu��)ᘌ�(du��)���������M(j��n)�Ї�(y��n)�C��ӑՓ������?x��)���ë��ã���������(g��)�\���^���еļ�(x��)��(ji��)����Л]�д��ڲ������ĵط������ߣ���Щ�ط��´�߀�����ø��ã�
�����@�N���Ҽm�e(cu��)����������(du��)�ڼ��\���t(y��)��̫��Ҫ�ˡ�
��������t�о���17���˨�������|�^������ǧλ��˨���Ļ��ߣ�ÿһ��(g��)���ߵ��R�����F(xi��n)����ͬ���^��ָֹ�����ᵽ�İY�����Ҫ���ǣ��ڼ��\�ƣ�����(d��ng)�}�A�ӡ���˨���������ļ������@���N�����Լ��Y���R�����F(xi��n)���ƣ����(d��)�����Еr(sh��)�ֻ���������O�����������`�\���@���N�������ί��������DZ������Y�ģ����ǿ��(y��n)���\�t(y��)���ěQ��������(j��ng)�(y��n)���t(y��)�W(xu��)���ס�
�����@�ӵ���ӑ��(hu��)�����ѽ�(j��ng)�k��60�ã������˱��������t(y��)Ժ�ļ��\���t(y��)�������߀�Ќ����t(y��)�����c��������������һ�𣬛]�з��h��ӑՓ�˴˵��`�\��(j��ng)�v�������պ�O�����⡣
��������tӛ�ã���һ�Σ�һ��(g��)�t(y��)�����v�_(t��i)���ᵽһ��(g��)���������ߴ�ǰ���ڱ���ij���t(y��)Ժ���\�������D(zhu��n)Ժ�ŵõ��_�\�����_(t��i)���@��(g��)�t(y��)��ƽ�o���ߵ�����ǰ���p���ѣ�“�����f�ģ��`�\��������ҵ��t(y��)Ժ��”
�����t(y��)�����f
���������挦(du��)�`�\��©�\���t(y��)�����٣��������_�ڵ��t(y��)�����ٔ�(sh��)������t���o���R���`�\�`�Ρ��s־Ͷ�壬�����ڼ��\���|һλ���Ϸ΄�(d��ng)�}ȱ��IJ��ˣ����\���`�\���˨�����^�̡��Ƅ�(d��ng)����đ�����Ą�(d��ng)���ǣ�����(du��)�Լ����I(y��)ˮƽ�����ţ����˙C(j��)��(hu��)������ͬ�У�“���о���˨��17�꣬��֪�����\Ȧ���ҹ�ͬ���y�c(di��n)���ģ�”
��������(du��)����Щ�����p���t(y��)�������_Մ?w��)��`�\��Ҫ�O����⡣��(sh��)�ϣ���λ���p�t(y��)���������ϼ�(j��)�t(y��)�������β���m�e(cu��)�г��L(zh��ng)�������أ�
�����ϑc�x�������p�t(y��)����]����(du��)���p�t(y��)�����f���l(f��)���`�\�Ǽ���ʹ����£���(hu��)���X�چʣ�“�^ȥ���Ұl(f��)�F(xi��n)���p�t(y��)���`�\���l(f��)Ƣ�⣬���Ǖ�(hu��)ˤ���v�A�ġ�”�������أ����p�t(y��)����(j��ng)�(y��n)���ˣ�ĘƤ���ˣ������������ѣ��Լ��͕�(hu��)ȥ������
�����ϑc�x��(qi��ng)�{(di��o)���^�����(sh��)�`�\����ɺ�����@�cꐕԼt���`�\�о��Y(ji��)Փ���ƣ����^ȥ30����`�\���v������(sh��)�`�\����(hu��)��(du��)�������Ӱ푣�ֻ�ИO�ٔ�(sh��)��������
����������t(y��)����Ը���P(gu��n)���T�������ИI(y��)��(n��i)ӑՓ�`�\��“�@��������(du��)���ˣ�����һ������”��
����������֪���Ι�(qu��n)�Ը��_�l(f��)������ͨ�������t(y��)�W(xu��)��Ę��������l(f��)�F(xi��n)��������꣬�O���йنT���t(y��)��Ը��_ӑՓ�`�\�����`�\�`��Ҳ�]�м{������t(y��)�����t(y��)Ժˮƽ�Ę�(bi��o)��(zh��n)��
����“�`�\�ѽ�(j��ng)�ɞ�������Մ?d��ng)ֱܶ���Մ��Ԓ�}�ˡ�”�Ι�(qu��n)��f���t(y��)�W(xu��)�粻ԓ�ڶ��I⏣��������Ϲ�˾��Ӱ����u(y��)������ҕ�����`�\���@��(hu��)Ӱ푹�����(du��)�`�\���P(gu��n)ע�����⡣
�����@�N��֮��Մ�ķՇ���ҲӰ���ꐕԼt���о���������(j��ng)��1999������`�\�`���о���(hu��)���õ��S��Ժʿ֧�֣�����������˓�(d��n)���@��(g��)���֕�(hu��)�ǁ��韩���Ğ�“�t(y��)���|(zh��)���о���(hu��)”��
�������꣬���t(y��)�W(xu��)�ڿ��l(f��)Փ�ģ������t(y��)���u(p��ng)�Q���@һ��ꐕԼt����ȱ�塣��(d��ng)�r(sh��)��һλ�Ѓ�(n��i)���u(p��ng)�r(ji��)�������t(y��)�W(xu��)�s־��С�����ڿ��������ڿ���ֻ�С��R���`�\�`�Ρ����v�ˡ���������꣬�u(p��ng)�r(ji��)�t(y��)�W(xu��)�s־�Ę�(bi��o)��(zh��n)��׃�ˣ����A(ch��)�о����n�}�о��������ܵ���ҕ�����R���`�\�`�Ρ��s־��c�`�\���P(gu��n)������Խ��Խ�٣��(y��)��(sh��)Խ��Խ����
����ꐕԼt�_ʼ���о�����Ų���`�\��(sh��)��(j��)�о��ϣ�����÷����`�\�о���������ÿ������3000��ƪ�`�\���īI(xi��n)�������ڸ���ƽ�_(t��i)��“����Ҳ��ɣ��@Щ���F�����¾����ˣ�������Ҫ���ˁ톾�ѡ��ռ���”
�������t(y��)���ڶ�ҕ�lƽ�_(t��i)�Ͻ�B�Լ����`�\���¡�ꐕԼt�d�^���ҁ�F(tu��n)�(du��)�����p�ˣ�“��ԓ��ΰ��@��(g��)���v������”�����µĿ����ǣ��īI(xi��n)�Y��ӛ�������(du��)����IJ�������Щ�t(y��)�����������ǔ�(sh��)��ǰ��ʮ��ǰ�İ�����“̫�f��”�������Ϯ�(d��ng)ǰ�t(y��)���İl(f��)չ��
������Ψһ�뵽�Ľ�Q�����ǣ��Ą�(l��)�����t(y��)�����f���¸����\(ch��ng)�ط����R���ϵ��`�\������ֻ���@�ӣ����V���ص�һ�r(sh��)�g�Ѽ������µ��`�\������
����ꐕԼt��Ȼ�����@�l�������ߵ�·�ϡ���һ�c(di��n)��Ҳ�����X�ª�(d��)������Ƹһ�����p�ˣ����H�����t(y��)�W(xu��)����߀��Ӌ(j��)��C(j��)���I(y��)���I(y��)�ij���T�����ܿ���ǰ��������ĵط������t(y��)�����\�r(sh��)���S�r(sh��)����������30������`�\���v��Ҏ(gu��)�ɡ�
����֧�������ˣ�߀����һλ�R���������A���t(y��)�������_��һ�gС�\������1998���ӆ����s־��ǰ���꣬�����́���ꐕԼt��ϣ��ُ(g��u)�I��ʹ���@��(g��)��(sh��)��(j��)��(k��)��
�������㵽�ˬF(xi��n)�ڣ��t(y��)�W(xu��)����Ȼ��“�`�\�Л]�ЌW(xu��)”�����Р�(zh��ng)�h���е��t(y��)����(ji��n)���`�\�o(w��)�W(xu��)��ֻ���t(y��)����ɢ���R����(j��ng)�(y��n)���Y(ji��)��“�������ЬF(xi��n)�пƌW(xu��)”�����ϑc�x�s�J(r��n)�飬�`�\��Ҏ(gu��)���Ǐ�(f��)�s������ģ��̿ƕ����������ģ�һЩ�����t(y��)��Ҳ�o(w��)���្����������������W(xu��)�������������W(xu��)�Ƶ�˼�Sȥ˼���`�\��
����“�`�\�Ǹ�(j��)�W(xu��)����”�ϑc�x�f������(y��ng)ԓ�ɞ��t(y��)�W(xu��)�о����w�ʹ��ϵ����顣

 �Ї�(gu��)�D(zhu��n)������ˎ�S�����f��(sh��)Ԓ������ǰ��
�Ї�(gu��)�D(zhu��n)������ˎ�S�����f��(sh��)Ԓ������ǰ�� �_���¡���������һ����δ��
�_���¡���������һ����δ�� ���f�`�\
���f�`�\ �h����δ٘I(y��)��(w��)����(j��)�������@��������
�h����δ٘I(y��)��(w��)����(j��)�������@�������� �Ȑ����������Ĵ����ܻ��(d��ng)
�Ȑ����������Ĵ����ܻ��(d��ng) С����N�¡��h(hu��n)����(m��ng)����С���т�ֲ�九(ji��)
С����N�¡��h(hu��n)����(m��ng)����С���т�ֲ�九(ji��) �z���������飬��(j��)�ϭh(hu��n)���F܊׃���Ȼ���
�z���������飬��(j��)�ϭh(hu��n)���F܊׃���Ȼ��� ������ļ���
������ļ���![����2022�궬���W��(hu��)�A�M�]Ļ ��(x��)��ƽ��ˏ�(qi��ng)����(zh��n)�������������w���H���ɽ ��(gu��)�H���Wί��(hu��)��ϯ��ɭ˹��ϯ�]Ļʽ](http://www.jstv116.com/d/file/xinwen/jrtt/2022-03-14/56c42e63335dac4197b3a5454cb9d1c7.jpg) ����2022�궬���W��(hu��)�A�M�]Ļ ��(x��)��ƽ���
����2022�궬���W��(hu��)�A�M�]Ļ ��(x��)��ƽ���![�_�]Ļʽ�F(tu��n)�(du��)���]Ļʽ���f����(ji��n)�s�� ���¾����p�W֮�ǡ�](http://www.jstv116.com/d/file/xinwen/jrtt/2022-02-19/63aef32323a14f7d1208f3c5a8e6e6d3.jpg) �_�]Ļʽ�F(tu��n)�(du��)���]Ļʽ���f����(ji��n)�s�� ����
�_�]Ļʽ�F(tu��n)�(du��)���]Ļʽ���f����(ji��n)�s�� ���� ��ů���_������
��ů���_������ �_�W(xu��)���϶��W �҂�һ����ͣ�
�_�W(xu��)���϶��W �҂�һ����ͣ� �t�t���ӭ�´� �V��܊�I(y��ng)����ζ���e�ӝ�
�t�t���ӭ�´� �V��܊�I(y��ng)����ζ���e�ӝ� �����̝�(r��n)�D÷Ҋ����
�����̝�(r��n)�D÷Ҋ���� ����ʮ�ˌù����I����ˇ�g(sh��)�Έ@��(hu��)���M(f��i)ӭ
����ʮ�ˌù����I����ˇ�g(sh��)�Έ@��(hu��)���M(f��i)ӭ �t��ӭ����
�t��ӭ���� ���Wͻ�������o(j��)
���Wͻ�������o(j��) �P(gu��n)�����游ղ���ӵĎׂ�(g��)Ӟ��
�P(gu��n)�����游ղ���ӵĎׂ�(g��)Ӟ�� ����h��������ɫ�D�������R������
����h��������ɫ�D�������R������ �@��(g��)��������Ů������׃�˸���Ů������
�@��(g��)��������Ů������׃�˸���Ů������